Nežádoucí účinky léčiv
Světová zdravotnická organizace (WHO) definuje nežádoucí účinek léčiva jako „jakoukoli reakci na léčivo, která je škodlivá a nezamýšlená a která se vyskytuje v dávkách běžně používaných u člověka k profylaxi, diagnostice nebo terapii onemocnění nebo k úpravě fyziologických funkcí“ [1].
Podle předvídatelnosti rozlišujeme dva typy nežádoucích účinků léčiv, které jsou stručně popsány v následujících odstavcích.
Nežádoucí účinky typu A
Nežádoucí účinky typu A jsou časté a předvídatelné. Mohou se vyskytnout u kohokoli. 80 % nežádoucích účinků léků jsou nežádoucí účinky typu A. Příkladem jsou nežádoucí účinky, které jsou uvedeny v příbalových letácích léků, jako je průjem a plísňové infekce po antibiotikách nebo vypadávání vlasů po chemoterapii.
Nežádoucí účinky typu B
Nežádoucí účinky typu B nejsou předvídatelné, postižení lidé k nim mají individuální sklony. Nežádoucí účinky typu B bývají někdy označovány jako lékové intolerance nebo lékové hypersenzitivní reakce. Do této skupiny se řadí rovněž lékové alergie. Typickými příklady jsou astmatické záchvaty a otoky rtů po užití léků proti bolesti, popř. kožní vyrážky po užití antibiotik.
Co je léková alergie (alergie na léky)?
V případě lékové alergie dochází k přehnané reakci imunitního systému na konkrétní lék nebo na látku, která vzniká při jeho metabolickém odbourávání. Velmi vzácně mohou tuto reakci vyvolat i barviva nebo konzervační látky obsažené v léku. Aby k tomu vůbec mohlo dojít, musí být přítomna alergická reakce. Lékové alergie se často vyskytují například u antiepileptik, antibiotik nebo anestetik.
Naproti tomu léková intolerance není přehnanou reakcí imunitního systému, nýbrž důsledkem přímé aktivace některých jiných buněk, než které se podílejí na vzniku alergických reakcí.
V praxi zhruba platí, že lékové alergie obvykle začínají během prvních šesti týdnů po zahájení užívání nového léku; pokud pacient lék užívá déle, je alergie nepravděpodobná.
Jaké příznaky se mohou vyskytnout u lékové alergie?
Lékové alergie se projevují různými způsoby. Alergické příznaky se nejčastěji objevují na kůži, ale postiženy mohou být i sliznice a vnitřní orgány. Doba výskytu prvních příznaků alergie se liší. V případě alergické reakce časného typu se objeví okamžitě, v případě alergické reakce pozdního typu se objeví po 24 až 72 hodinách. V úvahu připadající lékové alergie je důležité důkladně objasnit. Jednak proto, že další podávání „podezřelého“ léku může mít za následek závažné příznaky, jednak proto, abychom zbytečným vysazením důležitých a dobře tolerovaných léků neomezili budoucí možnosti léčby.
Od kožní vyrážky až k anafylaktickému šoku
V rámci výše zmíněné alergické reakce časného typu se může na kůži objevit velmi svědivá vyrážka v podobě pupínků nebo skvrn, která může zasáhnout i sliznici. Mezi příznaky patří rovněž kopřivka a tzv. angioedém. V případě angioedému se jedná o otok kůže nebo sliznic, který může být život ohrožující, zvláště pokud se rozvine výrazný otok sliznice hltanu. Vyrážky, které se rozšíří na sliznice (např. do oblasti úst), vyžadují rychlou lékařskou pomoc. Lékařskou pomoc je potřeba okamžitě vyhledat i v případě, že se objeví potíže s dýcháním, protože se může jednat o příznaky těžkého astmatického záchvatu nebo anafylaktického šoku.
Anafylaktický šok je obzvláště závažná a život ohrožující alergická reakce. V tomto případě propuká akutní, masivní alergická reakce časného typu, která postihuje celý organismus. Mimo jiné se objevuje zúžení dýchacích cest, křeče a zvracení, může nastat i zástava srdce a krevního oběhu, a také zástava dechu se selháváním orgánů. Anafylaxe je vždy akutním stavem a vyžaduje okamžitou lékařskou pomoc.
Mezi další příznaky lékové alergie patří vaskulitida (zánět cév) nebo poruchy krevního obrazu.
Nejčastější formou lékové alergie je alergická reakce pozdního typu, která se projeví na kůži. V tomto případě se na pacientově kůži obvykle objeví stovky až tisíce svědivých vyrážek o velikosti několika milimetrů, které se po několika dnech až týdnech zhojí (a postupně se odloupají).
Stevensův–Johnsonův syndrom, TEN a DRESS: vzácné, ale nebezpečné
Ve vzácných případech mohou alergické reakce pozdního typu způsobovat velmi závažné lékové alergie. Stevensův–Johnsonův syndrom se vyznačuje tvorbou puchýřů a zarudnutím kůže. Ta se následně odlupuje na velkých plochách. Stevensův–Johnsonův syndrom vyžaduje okamžité lékařské ošetření, jinak může dojít k infekcím a nebezpečným ztrátám vody. Stevensonův-Johnsonův syndrom je nejčastěji vyvolán léky ze skupiny sulfonamidů a pyrazolonů. Je-li postiženo více než 30 % tělesného povrchu, jedná se o tzv. toxickou epidermální nekrolýzu (TEN) neboli Lyellův syndrom, při níž se výrazně zvyšuje riziko úmrtí. Méně často mohou být výše popsané reakce vyvolány také infekcemi (obvykle herpesviry). Kromě toho existují další podobné reakce na léky (tzv. pozdní lékové hypersenzitivní reakce), které se označují zkratkami AGEP, SDRIFE, DRESS apod. [2]
Jak se stanoví diagnóza?
Vzhledem k tomu, že diagnostika lékových alergií je velmi nákladná a ne zcela neškodná a prostředky na diagnostiku jsou omezené, podrobnému testování jsou podrobovány zpravidla pouze (životně) důležité léky, jako jsou léky proti bolesti, antibiotika, lokální anestetika a celková anestetika. Každý jednotlivý případ je však třeba posuzovat individuálně.
Při diagnostice lékových alergií se používají kožní testy, vyšetření krve i provokační testy. Aby se dosáhlo co nejspolehlivějších výsledků testů, mělo by se diagnostické upřesnění provést nejdříve šest týdnů (nejpozději však šest měsíců) po odeznění příznaků. Lékař nejprve odebere podrobnou anamnézu, např. zda se již vyskytly alergie, jaké se objevily reakce po užití daného léku apod. Spolehlivé krevní a kožní testy k objasnění alergie jsou však k dispozici pouze pro několik léků (např. pro penicilin). K přesné diagnostice nebo naopak vyloučení lékové alergie je často nutné použít provokační test. Ani ten však nemůže poskytnout úplnou jistotu.
Kožní testy
Z kožních testů se používají:
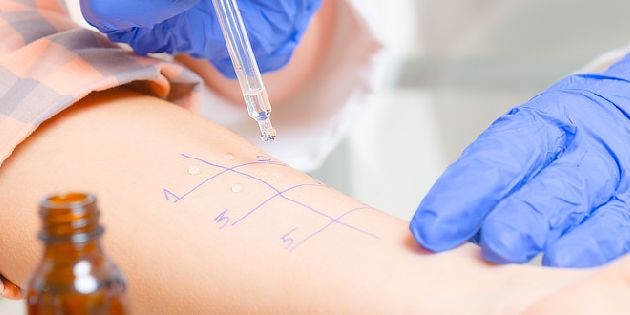
- Prick test: Lékař si udělá značku na pacientově předloktí a nanese na ni jednu kapku vyšetřovaného léku (ať už byl lék předtím tekutý, nebo jej bylo potřeba nejprve rozpustit v jiné tekutině). Poté v místě kapky zabodne do kůže lancetu (přibližně jeden milimetr hluboko). Nejpozději po dvaceti minutách lze pozorovat reakce pokožky.
- Škrábací test: Lékař ostrým nástrojem (např. opět lancetou) naruší povrch kůže na vnitřní straně předloktí; tento zákrok by se měl obejít bez krvácení. Následně jsou aplikovány alergeny v tekuté formě, a nejpozději po dvaceti minutách lékař zkontroluje, zda se objevila kožní reakce.
- Intrakutánní test: Lékař vstříkne jehlou do podkoží roztok alergenu, a přibližně po 15 minutách pátrá po případné kožní reakci.
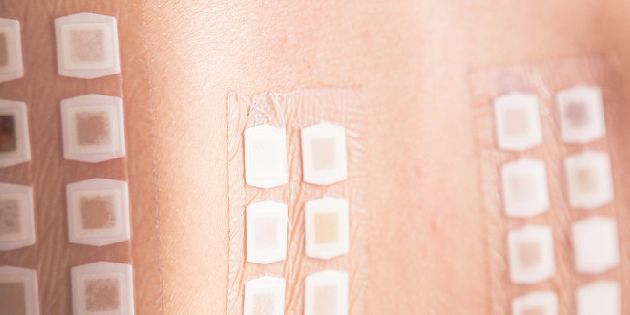
- Epikutánní test: Vyšetřovaný lék (v tekuté formě nebo rozdrcený) je aplikován pod náplastí na pacientovu kůži po dobu 24 až 48 hodin. Alergické reakce časného typu jsou viditelné přibližně po 20 minutách, alergické reakce pozdního typu po 24 až 48 hodinách (někdy bývá odečet prováděn až po 72 hodinách).
Intrakutánní testy a prick testy jsou vhodné jak pro zjišťování alergických reakcí časného typu, tak pro diagnostiku alergických reakcí pozdního typu (při odečtení po 24 nebo 48 hodinách). Samotné kožní testy však mohou odhalit alergenní léčivo pouze v některých případech.
Vyšetření krve
Při diagnostice lékových alergií se používá rovněž vyšetření krve, např. při stanovení alergen-specifických protilátek IgE. Vyšetření krve je však dostatečně spolehlivé pouze při diagnostice alergie na tzv. ß-laktamová antibiotika. Pro diagnostiku jiných lékových alergií je samotné stanovení alergen-specifických protilátek IgE jen zřídkakdy dostačující. Kromě něj se doporučuje stanovit také diferenciální krevní obraz, provést jaterní testy, funkční vyšetření ledvin a stanovit zánětlivé markery (např. C-reaktivní protein).
Provokační test
Při provokačním testu je pacientovi podáván vyšetřovaný lék, a to v postupně se zvyšujících dávkách. Lék je obvykle podáván orálně (přes ústa, tzn. pacient jej polyká) nebo intravenózně (do žíly); ve výjimečných případech může být lék podáván nazálně (přes nos) nebo bronchiálně (přes průdušky). Provokační test se obvykle provádí za hospitalizace (v nemocnici), protože je spojen s určitými riziky. Z téhož důvodu se tento test provádí pouze v případě, že neexistuje jiná alternativa. Provokační test však neumožňuje spolehlivě rozlišit mezi skutečnou lékovou alergií a lékovou intolerancí; pouze může s vysokou mírou pravděpodobnosti potvrdit, že u látky, na kterou se objevuje reakce přecitlivělosti, se nejspíše jedná o alergii, a že pacient by se jí měl následně vyhýbat. I když je výsledek testu v daný okamžik negativní, neznamená to ještě, že později nemůže dojít k nové senzibilizaci.
Jak se léčí léková alergie?
Léčba lékové alergie spočívá v tom, že je bezpodmínečně nutné vyhýbat se příslušnému léku. Kromě toho může lékař pacientovi vystavit průkaz alergika, kde jsou zaznamenány relevantní alergeny. K léčbě akutních příznaků je k dispozici několik léků, především kortizon a antihistaminika. V případě závažných alergií je někdy nutná hospitalizace nebo akutní léčba.
Na koho se mohu obrátit?
Na diagnostiku i léčbu alergií obecně (tzn. nejen alergií na léky) se specializují alergologové. Žádanku vám v případě potřeby vystaví váš praktický lékař.
Související odkazy
- I. R. Edwards, J. K. Aronson: Adverse drug reactions: definitions, diagnosis, and management. The Lancet 2000; 356(9237): 1255–1259. doi: 10.1016/S0140-6736(00)02799-9. (odkaz vede na web sciencedirect.com; jeho obsah je dostupný pouze v angličtině)
- Lékové alergie. Farmakoterapeutické informace 11/2018. (odkaz vede na PDF soubor na webu sukl.cz, 155 kB)