Diagnóza
Pro stanovení konečné diagnózy akutního infarktu myokardu je podle WHO nutné splnit alespoň dvě ze tří následujících kritérií:
- akutní bolest na hrudi trvající déle než 20 minut,
- typické změny na EKG,
- zvýšené hodnoty indikátorů infarktu ve vyšetřovaném vzorku krve (troponin I nebo T; kreatinkináza – CK a její izoenzym CK-MB; myoglobin; AST; LDH).
V ideálním případě je pacient s infarktem převezen rovnou do nemocnice s angiolinkou. Z důvodu co nejmenší ztráty času je pacient předem informován pohotovostním lékařem o následném postupu, což umožňuje rychlejší postup v cílové nemocnici. Prvními kroky v nemocnici jsou vždy odebrání vzorku krve a EKG.
Analýza krevního vzorku
V odebraném vzorku krve se stanovují parametry, které bývají v případě infarktu zvýšené. V akutním stadiu jsou zvláště důležité specifické markery troponin I a troponin T. Tyto hodnoty se zvyšují již tři hodiny po infarktu a dosahují svého maxima po 20 hodinách. Kromě toho se v případě infarktu zvyšuje také hladina nespecifických laboratorních markerů, jako jsou CK, CK-MB, AST nebo LDH.
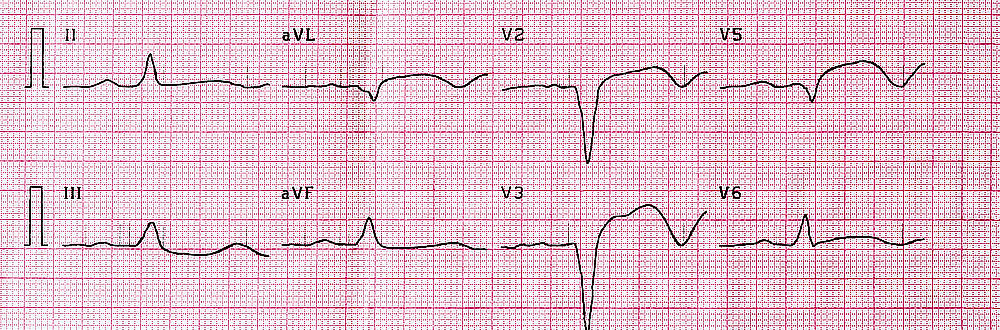
Elektrokardiogram (EKG)
I když EKG již bylo nasnímáno lékařem rychlé záchranné služby, v nemocnici je provedeno další, podrobné, dvanáctisvodové EKG. Pokud se na tomto vyšetření ukážou změny typické pro infarkt myokardu postihující celou tloušťku stěny (transmurální infarkt), jedná se o tzv. STEMI infarkt myokardu (z anglického ST-elevation myocardial infarction). Naopak infarkt, který nepostihuje stěnu v celé hloubce, se na EKG projeví jinými charakteristikami a je znám jako non-STEMI (NSTEMI) infarkt. Z laboratorních hodnot je pro něj typické zvýšení hladiny troponinu T. Podle individuálních fyzických potíží pacienta se od sebe tyto dva typy rozeznat nedají.
Klinické vyšetření
Před stanovením diagnózy „infarktu“ je třeba vyloučit nemoci, které mohou vést k podobným obtížím, například:
- plicní embolie (krevní sraženina v plicním oběhu),
- perikarditida (zánět perikardu neboli osrdečníku, tedy vnějšího vaku obalujícího srdce),
- prasklé aneurysma břišní aorty (vyboulení hlavní tepny, které může prasknout),
- onemocnění páteře nebo podráždění nervů,
- zánět slinivky břišní,
- pálení žáhy (zvýšená produkce kyselin v žaludku).
Zobrazovací metody
Zobrazovací metody hrají při diagnóze a léčbě infarktu myokardu důležitou roli. „Zlatým standardem“ je v této situaci provedení koronární angiografie, protože tato technika umožňuje provést zároveň s diagnózou i léčebný zásah. Tím se šetří drahocenný čas pro opětovné zprůchodnění koronárních tepen. V akutní fázi infarktu poskytne užitečné informace také echokardiografie. Na významu nabývají angiografie koronárních tepen spojená s výpočetní tomografií (CT angiografie) nebo magnetickou rezonancí (MR angiografie).
Ultrazvuk srdce (echokardiografie)
Echokardiografie umožňuje rychlé a podrobné neinvazivní (a tedy pacienta nezatěžující) vyšetření srdce. Hodnotí se při něm velikost jednotlivých srdečních komor, čerpací funkce a funkce jednotlivých srdečních chlopní. V případě infarktu dochází ve velmi krátké době k poruchám pohybu srdeční stěny (dokonce rychleji, než se objeví změny v laboratorních hodnotách nebo na EKG). Pokud tedy na echokardiografii není detekována žádná porucha v pohybu srdečních stěn, je velmi nepravděpodobné, že by pacient měl infarkt. Pomocí echokardiografie však nelze určit stáří infarktu a stejně tak není možné podrobně prohlédnout koronární cévy.
Vyšetření je zcela bezbolestné, bez rizika a nezatěžuje organismus žádným zářením. Provádí jej buď kardiolog, nebo specialista v radiologii. Na hruď je se při tomto vyšetření umístí sonda, kterou lékař pohybuje, a tím zobrazuje různé části srdce.
Koronární angiografie
Pomocí koronární angiografie lze detekovat uzavřené nebo zúžené srdeční cévy a znovu je zprůchodnit. Při tomto vyšetření se v lokální anestezii zavede katétr do velké cévy v tříslech nebo na ruce a cévním systémem se protáhne až do srdce a koronárních cév. Tímto katétrem se vstřikuje do cév kontrastní látka a provádí se rentgenové snímkování, což umožňuje přesné zobrazení cév na obrazovce a nalezení zúžených nebo ucpaných míst. Katétrem je také možné přivést k zablokovanému místu nástroje, které cévu zprůchodní, nejčastěji se jedná o tzv. balónkovou dilataci (do zúženého místa se vloží zploštělý balónek, který se naplní tekutinou, čímž se zvětší a cévu tak rozšíří), často se zavádí také stent (trubička z kovové síťoviny, která vyztužuje cévu, aby se nesmršťovala). Vyšetření je bezbolestné a obvykle se provádí za mírné sedace. Ve vzácných případech může dojít ke komplikacím, při vyšetření jsou proto průběžně sledovány všechny parametry oběhu. Vyšetření provádí speciálně vyškolený kardiolog, případně radiolog.
MR angiografie (MRA)
Toto vyšetření je podobné angiografickému s tím rozdílem, že se pro zobrazení nepoužívá rentgenového záření, ale magnetické rezonance. Výhodou je snížené zatížení rentgenovým zářením, daní za tuto výhodu však je horší kvalita obrazu, zvláště při rychlých pohybech srdce. Z tohoto důvodu jsou přístroje běžně používané v nemocnicích v současné době používány spíše pro zobrazování cév mimo srdce.
CT angiografie (CTA)
CTA věnčitých tepen umožňuje rychlé, přesné a neinvazivní znázornění těchto tepen. Během tohoto vyšetření je pacientovi do žíly aplikována kontrastní látka a poté, co se oběhem rozšíří do celého těla, provede se CT hrudníku. To umožní přesné zobrazení cév hrudníku – včetně těch, které zásobují srdce.
Pomocí CTA lze s velkou jistotou a velmi rychle potvrdit nebo vyloučit přítomnost ischemické choroby srdeční. Navíc je možné zjistit (na rozdíl od klasické angiografie) nejen průměr koronárních tepen, ale odhalit také změny cévní stěny. Nevýhodou oproti klasické angiografii však je, že při této metodě není možné provést zároveň intervenci.
Komplikace infarktu myokardu
Z hlediska vzniku komplikací je nejnebezpečnějším obdobím prvních 48 hodin po akutní příhodě. V této fázi je nezbytné neustálé monitorování na jednotce intenzivní péče. Pokud komplikace nastanou, je nutné okamžitě jednat. Obzvlášť nebezpečné jsou arytmie, které mohou vést k náhlé srdeční smrti.
Mohou nastat následující komplikace:
- arytmie:
- bradykardie – srdce bije příliš pomalu,
- tachykardie – srdce bije příliš rychle,
- srdeční nedostatečnost (srdeční selhání) – srdce není schopno čerpat do oběhu dostatečné množství krve, a tím kyslíku a živin,
- infarktem způsobený zánět osrdečníku,
- v případě rozsáhlého poškození srdečního svalu:
- ruptura (roztržení) srdeční stěny nebo přepážky,
- ruptura papilárního svalu – papilární svaly jsou výběžky uvnitř srdce, ke kterým se drobnými šlachami (šlašinky) upínají cípy srdečních chlopní. Při této ruptuře chlopeň přestane těsnit;
- tepenné a žilní embolie se mohou vyskytnout ve formě plicní embolie nebo embolie např. v pánvi či nohou.