Publikace Health at a Glance [1] (volně lze přeložit jako „Zdraví ve zkratce“) shrnuje nejnovější data, trendy a informace o výkonnosti zdravotních systémů v zemích OECD, ale i dalších zemích. Porovnává ukazatele zdravotního stavu, zdravotních rizik, vstupy a výstupy zdravotních systémů za jednotlivé země. Health at a Glance sleduje například také přístup obyvatel ke zdravotní péči, její kvalitu a zdroje. Analýza čerpá z nejnovějších srovnatelných oficiálních národních statistik a dalších zdrojů.
Poslední vydání z roku 2023 se také zaměřuje na zdravotní dopady onemocnění COVID-19 v zemích OECD, včetně úmrtí a nemocí způsobených tímto onemocněním, dopadů pandemie na dostupnost a kvalitu péče a narůstající zátěž způsobenou duševním onemocněním. Report je vydáván každé dva roky (již od roku 2001).
Přístup ke zdravotní péči
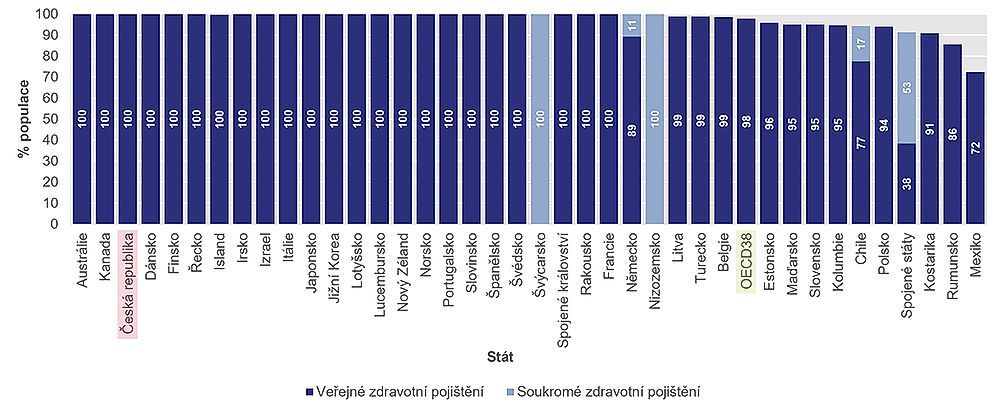
Pokud jde o přístup obyvatelstva ke zdravotní péči, je na tom Česká republika stejně dobře jako všechny země, které mají 100 % obyvatel zdravotně pojištěných (obr. 5.1). Patří mezi ně například Austrálie, Portugalsko či Japonsko. Sto procent pojištěných obyvatel má také Švýcarsko, ale v jeho případě jde o komerční pojištění.
Například v sousedním Německu je z veřejného zdravotního pojištění hrazeno 89 % péče; zbývající zdravotní péče je hrazena ze soukromého zdravotního pojištění. Na druhé straně žebříčku je například USA (kde vůbec není pojištěno téměř 9 % obyvatel) či Mexiko (s téměř 30 % nepojištěných lidí).
Spokojenost s péčí
Spokojenost s péčí je nejvyšší ve Švýcarsku, kde dosahuje 94 procent. Česko je se 77 procenty nad průměrem zemí OECD, který je 67 procent. Na druhém konci žebříčku se ocitá například Polsko s pouhými 51 procenty spokojených lidí.

Počet návštěv u lékaře
Zajímavý je také údaj o tom, kolik návštěv lidé v jednotlivých zemích ročně uskuteční u svého praktického lékaře. Česká republika v tomto směru nijak nevybočuje.
V roce 2021 se průměrný počet ročních osobních konzultací u lékaře na osobu v zemích OECD pohyboval od méně než tří v Mexiku, Kostarice, Švédsku, Chile a Řecku až po více než 15 v Koreji.
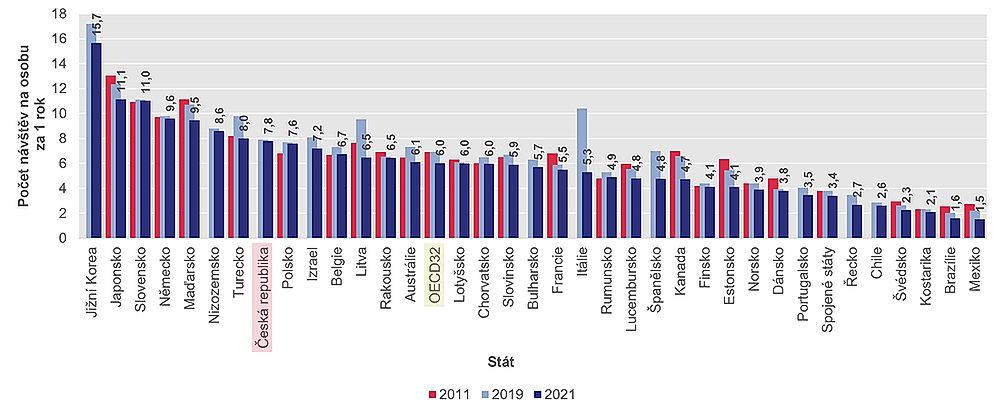
Průměr OECD byl šest konzultací na osobu a rok, přičemž většina zemí uvádí 4 až 10. V Kanadě, Finsku, Švédsku, Spojeném království a Spojených státech je počet návštěv relativně nízký; to je ale dáno i tím, že v těchto zdravotních systémech hrají větší roli zdravotní sestry, které zajišťují mnohem více péče než v jiných zemích.
Na počet konzultací u lékaře má vliv i to, jakou formou jsou poskytovatelé placeni, a výše spoluúčasti. V některých zemích jsou lékaři odměňováni převážně formou poplatku za výkon (např. v Německu, Japonsku, Koreji a na Slovensku). V takových zemích bývá počet konzultací vyšší než v zemích, kde jsou lékaři placeni převážně z platů nebo kapitací (pravidelná měsíční platba za každého pacienta), jako je Dánsko, Finsko, Mexiko a Švédsko.
Nejčastěji, zhruba patnáctkrát ročně, chodí lidé k praktickému lékaři v Koreji. Vysoký údaj vykazuje také Slovensko s 11 návštěvami v roce. V Česku lidé navštíví lékaře téměř osmkrát ročně, což je jen o něco méně než v Nizozemsku (průměrně 8,6 návštěvy). Na opačném konci žebříčku se umístilo například Řecko (2,7 návštěvy) či Švédsko (2,3 návštěvy).
Počet lůžek a jejich obsazenost
V zemích OECD bylo v roce 2021 v průměru 4,3 nemocničních lůžek na 1000 obyvatel.
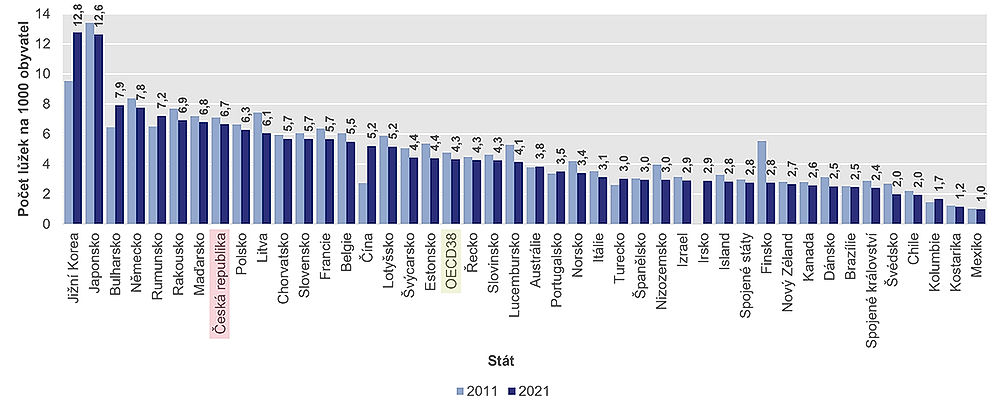
Nejvíce lůžek je v Koreji (12,8 lůžek na 1000 obyvatel) a Japonsku (12,6/1000), následuje Bulharsko a Německo s téměř 8 lůžky. Za nimi je velká skupina zemí s pěti až sedmi lůžky na 1000 obyvatel, do níž patří i Česko. Nejméně nemocničních lůžek mají v Mexiku, Kostarice a Kolumbii, kde je jen jedno lůžko na 1000 obyvatel.
Pandemie COVID-19 ukázala, že počet lůžek je důležitý; nicméně stejně důležité je i náležité personální obsazení příslušných oddělení.
Kromě toho je třeba zmínit, že přebytek nemocničních lůžek může vést k jejich nadměrnému využívání, a tedy i vysokým nákladům.
Náhrada kyčelního kloubu a kolenního kloubu
Tyto operace patří k nejčastěji prováděným plánovaným výkonům. Proto lze z jejich četnosti ledacos vyčíst o stavu zdravotnictví v jednotlivých zemích.
V roce 2021 měly Švýcarsko, Německo, Finsko a Rakousko jedny z nejvyšších četností náhrad kyčelního a kolenního kloubu ze zemí s dostupnými údaji. Například Švýcarsko vykázalo 323 náhrad kyčelního kloubu na 100 tisíc obyvatel (obr. 5.27) a 273 náhrad kolenního kloubu na 100 tisíc obyvatel (obr. 5.28).
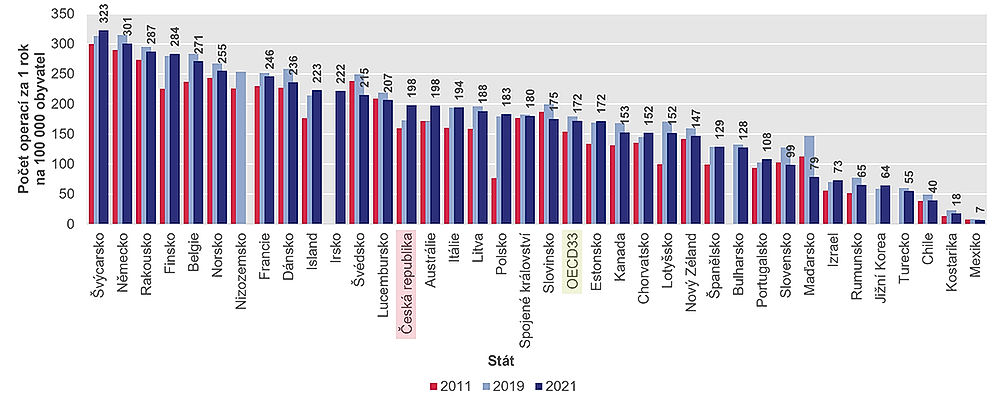
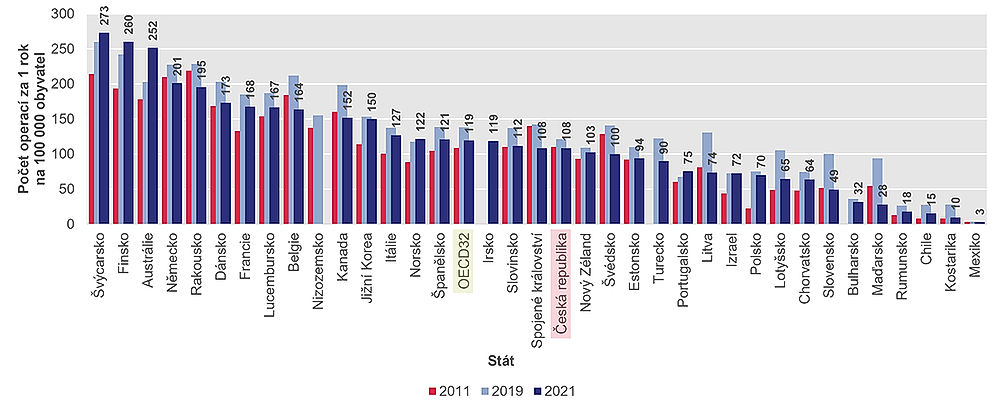
Průměr OECD je 172 operací na 100 000 obyvatel pro náhradu kyčelního kloubu a 119 operací na 100 000 obyvatel pro náhradu kolenního kloubu. Na konci žebříčku jsou opět země, kde je lékařská péče výrazně méně dostupná (Mexiko, Kostarika a Chile).
Česká republika je se 198 operacemi kyčelního kloubu na 100 000 obyvatel v první třetině. Za námi je například i Velká Británie. V případě náhrad kolenního kloubu (108 operací na 100 000 obyvatel) je však Česko zhruba v polovině žebříčku a pod průměrem zemí OECD.
Počty operací souvisejí nejen s tím, jak moc je populace stará, čili jakého se dožívá věku, ale také s výskytem obezity. Kila navíc a vysoký věk přispívají k tomu, že kloub je potřeba vyměnit.
Kvalita a výsledky péče
Proočkovanost
Kvalita a výsledky péče v jednotlivých zemích souvisí rovněž s prevencí. Její součástí je očkování. V zemích OECD je míra proočkovanosti relativně vysoká. V roce 2022 bylo v průměru asi 93 procent dětí očkováno proti záškrtu, tetanu a černému kašli a spalničkám. Světová zdravotnická organizace (WHO) přitom doporučuje míru proočkovanosti, která zabrání šíření nemoci, na úrovni 95 procent.

Míra proočkovanosti proti spalničkám, proti nimž se podává často vakcína kombinovaná s očkováním proti zarděnkám a/nebo příušnicím, je obzvláště nízká v Polsku (71 %) a Estonsku (78 %).
Pokud jde o záškrt, tetanus a černý kašel, téměř jedna pětina zemí OECD nesplňuje minimální úroveň proočkovanosti doporučenou WHO (90 %). Míra proočkovanosti je obzvláště nízká v Rumunsku (80 %).
Navíc se míra proočkovanosti dětí proti záškrtu, tetanu a černému kašli a spalničkám mezi lety 2019 a 2022 v zemích OECD mírně snížila (o méně než 2 procentní body). To může odrážet kolísající důvěru veřejnosti v očkování během pandemie.
Česká republika má proti spalničkám proočkovanost 97%, proti záškrtu, tetanu a černému kašli jen 94 %.
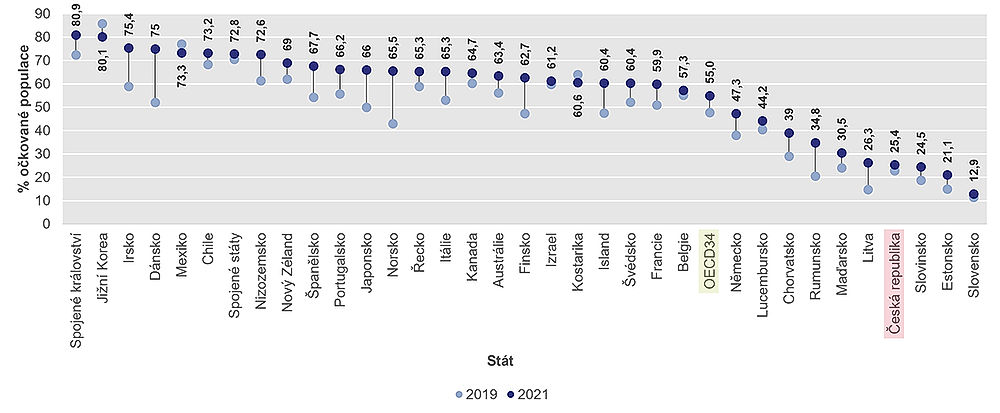
Světová zdravotnická organizace dále doporučuje, aby 75 % lidí ve věku 65 a více let bylo očkováno proti sezónní chřipce. Tohoto cíle však v roce 2021 dosáhli pouze Britové (81 %), Korejci (80 %) a Dánové a Irové (75 %). Míra proočkovanosti proti chřipce byla u této zranitelné skupiny velmi nízká v zemích, jako je Lotyšsko, Polsko a Slovensko (pod 15 %) a také v Bulharsku. Rovněž Česko zdaleka nedosahuje optimální úrovně: proti chřipce se nechává očkovat jen asi čtvrtina (25,4 %) seniorů.
Screening zhoubných nádorů
Z dalších preventivních vyšetření spjatých s kvalitou péče je třeba zmínit screening zhoubných nádorů. Včasná diagnostika spolu se zdravým životním stylem totiž může výrazně snížit počet předčasných úmrtí na nádorové onemocnění. Screening je považován za efektivní způsob, jak omezit dopad výskytu rakoviny prsu, děložního čípku a karcinomu tlustého střeva. Zatímco před pandemií onemocnění COVID-19 se míra screeningu zhoubných nádorů obecně v zemích OECD zvyšovala, na jejím začátku klesla. Ve většině zemí byla v roce 2021 stále nižší než v roce 2019.
V případě rakoviny prsu WHO doporučuje mamografické screeningové programy. Země OECD obvykle poskytují screeningové kontroly každé dva roky ženám ve věku 50–69 let. Pokrytí mamografickým screeningem se v zemích OECD značně liší. Za poslední období dosáhlo maxima 83 % u cílové populace v Dánsku a 82 % ve Finsku. Na opačném konci žebříčku se drží Mexiko a Turecko, kde v posledních dvou letech podstoupila mamografické vyšetření méně než čtvrtina žen v dané věkové skupině.
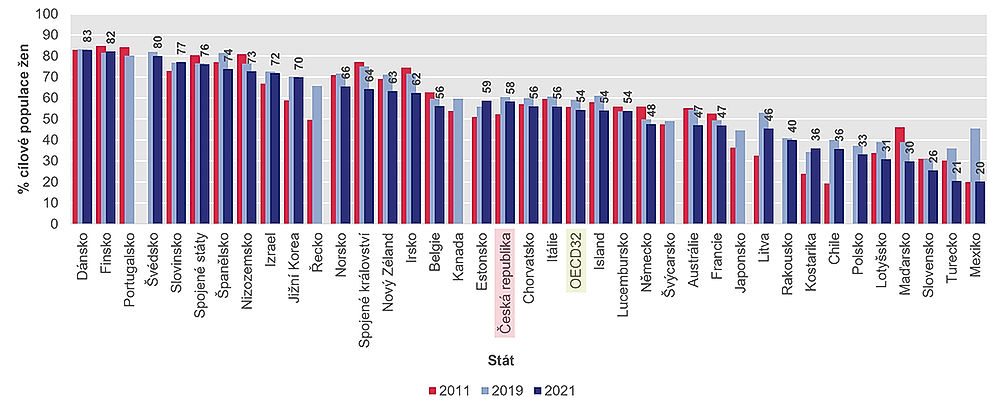
Průměrné pokrytí mamografickým screeningu bylo v roce 2021 o 5 procentních bodů nižší než v roce 2019. Většina zemí OECD zaznamenala po počáteční fázi pandemie opět nárůst a některé země jako Kostarika, Estonsko, Finsko a Slovinsko dosáhly v roce 2021 vyššího pokrytí než v roce 2019. Přibližně u jedné třetiny zemí OECD bylo v roce 2021 pokrytí mamografickým screeningem nižší než v roce 2019.
Česká republika se v tomto směru ocitá nad průměrem OECD, jenž uvádí 54 procent žen ve věku 50–69 let, které absolvovaly mamografický screening během posledních dvou let. V Česku je to 58 procent žen v uvedené věkové skupině.
Další screeningové vyšetření se týká rakoviny děložního čípku. V zemích OECD je nejčastěji poskytován každé tři roky ženám ve věku 20–69 let.
WHO radí, aby se země snažily v budoucnu dosáhnout nižší míry výskytu rakoviny děložního čípku než čtyři nové případy na 100 000 žen každý rok. K dosažení tohoto cíle doporučuje WHO 90% proočkovanost proti HPV u dívek ve věku 15 let, 70% pokrytí screeningem rakoviny děložního čípku ve věku 35 a 45 let a lepší pokrytí léčbou u žen s přednádorovými a nádorovými stavy.
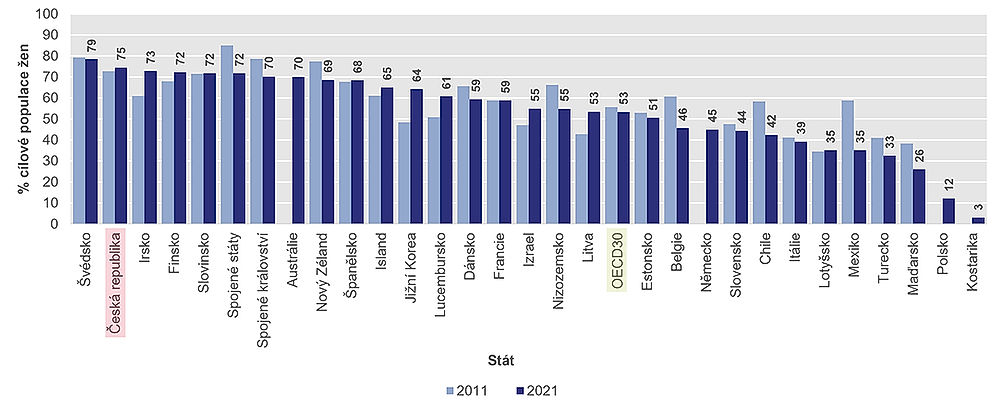
Rozdíly v podílech žen ve věku 20–69 let, které byly v předchozích třech letech vyšetřeny na rakovinu děložního čípku, jsou v jednotlivých zemích velké. V roce 2021 byla nejvyšší míra 79 % ve Švédsku, následovaná 75 % v České republice, zatímco nejnižší míra byla 3 % v Kostarice.
Narozdíl od mamografických vyšetření prsou a screeningu rakoviny děložního čípku nemá mnoho zemí OECD celostátní screeningové programy pro kolorektální karcinom. Nejčastěji se používá test na okultní krvácení ve stolici, a to každé dva roky u lidí věku od 50 do 70 let. V některých zemích se používají jiné metody, včetně kolonoskopického vyšetření, proto je srovnání složité.
Jisté ale je, že nejvyššího pokrytí dosahuje Finsko, kde je vyšetřeno nějakým způsobem téměř 80 procent populace v rizikovém věku, následovaném Spojenými státy (73 %) a Nizozemskem (71 %), až po nejnižší pokrytí (méně než 3 %) v Maďarsku. V Česku je to podprůměrných 27 procent.
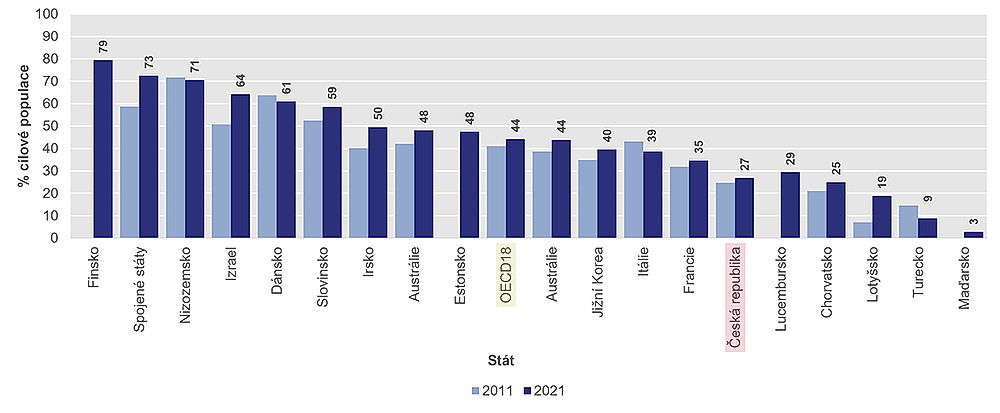
Úmrtnost po akutním infarktu myokardu (AMI)
Kvalitu poskytované péče lze hodnotit také podle toho, jaká je péče o pacienty po infarktu. Úmrtnost v důsledku ischemické choroby srdeční se v posledních desetiletích podstatně snížila. K tomu přispěl pokles počtu kuřáků a také lepší výsledky léčby srdečně-cévních onemocnění, ať už jde o vysoký krevní tlak, vysokou hladinu cholesterolu či následků infarktu.
Navzdory tomuto pokroku zůstává srdeční infarkt jednou z hlavních příčin úmrtí a hlavní příčinou kardiovaskulárních úmrtí v mnoha zemích OECD.
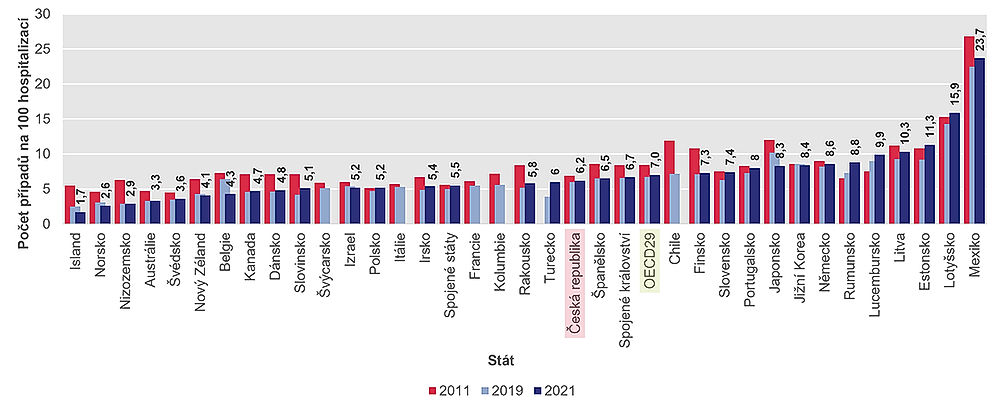
Kvalita péče o kardiaky se mimo jiné počítá podle ukazatele 30denní úmrtnosti po přijetí do nemocnice pro akutní infarkt myokardu. Nejnižší míra tohoto ukazatele u pacientů ve věku 45 a více let byla pozorována v roce 2021 na Islandu, v Norsku, Nizozemsku, Austrálii a Švédsku (méně než 4 %), zatímco nejvyšší míra byla v Lotyšsku (15,9 %) a Mexiku (23,7 %). V Česku je to 6,2 procenta: to je o něco lepší výsledek, než je průměr OECD, který činí 7 procent.
Elektronizace zdravotnictví
Používání nových nástrojů v medicíně, jako je telemedicína a umělá inteligence, stejně jako využívání zdravotních informací k monitorování zdraví populace a řízení výkonnosti systému, se ukazuje jako důležitý faktor, který bude i do budoucna výrazně ovlivňovat efektivitu zdravotních systémů.
Pandemie onemocnění COVID-19 ukázala, že nejlépe ji zvládaly země, které měly propracované elektronické systémy pro sběr a sdílení zdravotních informací.
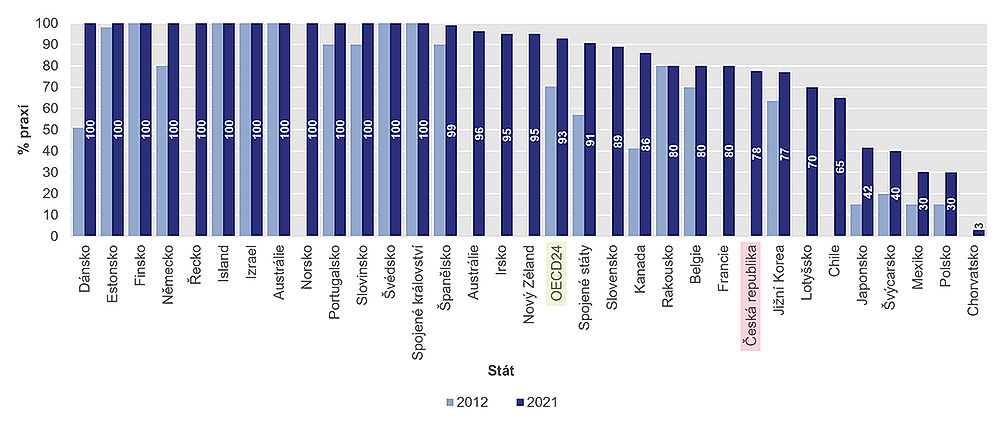
Země OECD pokračují v zavádění a rozšiřování používání elektronické zdravotní dokumentace (EMR) v nemocnicích nebo ordinacích lékařů. V roce 2021 používalo EMR v průměru více než 93 % praxí primární péče, což je výrazný nárůst oproti 70 % v roce 2012.
Ve 13 zemích OECD všichni lékaři primární péče, čili obvykle praktičtí lékaři, využívali EMR. Na druhou stranu v zemích, jako je Polsko, Mexiko, Švýcarsko a Japonsko, používaly EMR jen dvě pětiny nebo i méně praktiků. V Česku systémy používá 78 procent lékařů. Zaostáváme tak za průměrem OECD, který je 90 procent.
Co se týče sdílení zdravotních informací, měla v roce 2021 v 16 zemích OECD většina pacientů přístup k internetovému portálu, kde si mohou prohlížet informace obsažené v jejich elektronické zdravotní dokumentaci. V Česku je přístup pacientů připravován v rámci projektů elektronického zdravotnictví.
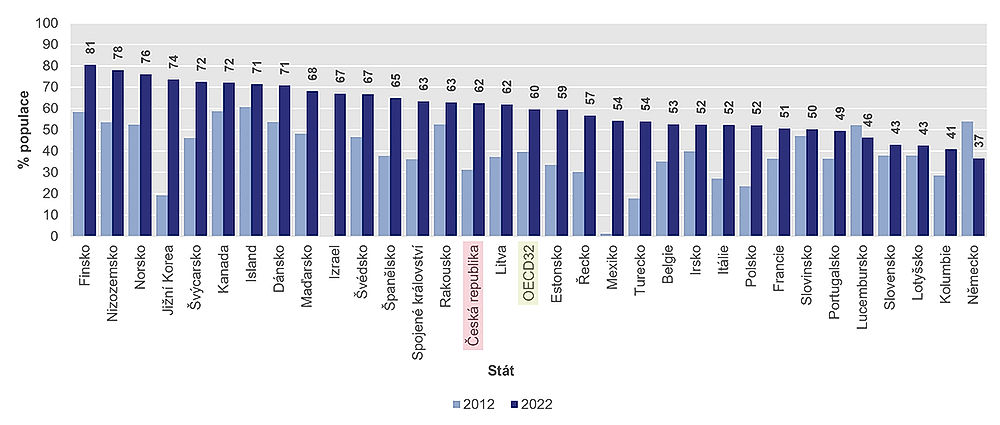
Další údaj ukazuje, jak se zlepšuje infrastruktura a zdravotní gramotnost. Díky nim může stále více pacientů využívat online služeb k vyhledání zdravotních informací a rad. V průměru za OECD internet použilo 60 % osob ve věku 16–74 let k vyhledání zdravotních informací během tří měsíců před průzkumem v roce 2022. V roce 2012 jich bylo jen 40 %. Česko s 62 procenty je na tom podobně jako průměr OECD.
Pokud jsou zdravotní údaje a informace srozumitelné a správné, mohou nové digitální zdravotnické služby a aplikace, jako je telemedicína, umožnit lepší přístup ke zdravotní péči a vyšší spokojenost pacientů.
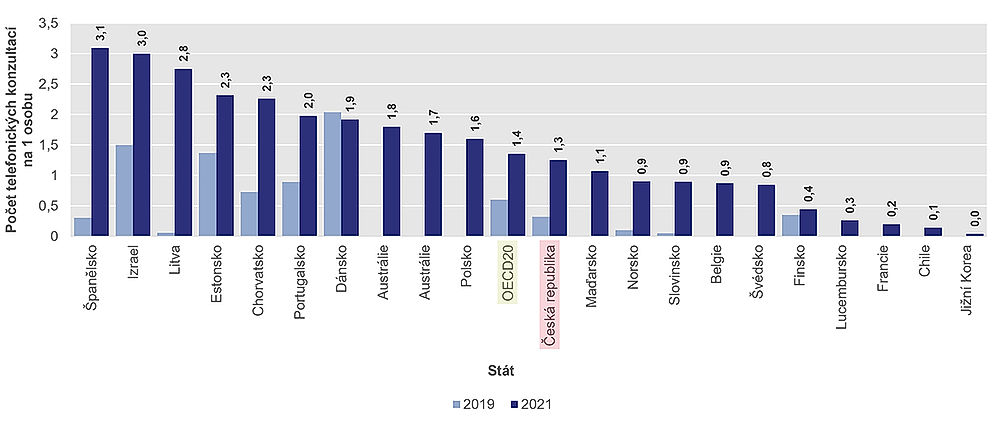
Během pandemie onemocnění COVID-19 výrazně narostlo používání telemedicíny. V roce 2019, tedy před pandemií, tvořily vzdálené konzultace prostřednictvím telefonu nebo videa jen zanedbatelný podíl ve většině sledovaných zemí. Průměr zemí OECD byl pouze 0,6 telekonzultací na pacienta za rok. Do roku 2021 se však tento údaj více než zdvojnásobil na 1,4 telekonzultací na pacienta za rok. Značného nárůstu dosáhla zejména Austrálie, Litva a Slovinsko.
V roce 2021 Česku pacienti telemedicínu v průměru použili 1,3krát ročně. Nejčastěji se využívala ve Španělsku a v Izraeli (přibližně třikrát ročně).
Související odkazy
- OECD iLibrary: Health at a Glance (odkaz vede na web oecd-ilibrary.org; jeho obsah je dostupný pouze v angličtině a francouzštině, u některých vydání i v němčině)




