V zásadě rozlišujeme několik typů těchto problémů – od „pravých“ cévních mozkových příhod (ischemická CMP, iCMP), přes tranzitorní ischemickou ataku (TIA) a asymptomatickou cévní mozkovou příhodu („tichá mrtvice“) až po hemoragickou cévní mozkovou příhodu (hCMP, „krvácení do mozku“).
Ischemická cévní mozková příhoda (iCMP) – „pravá“ mrtvice
Při ischemické CMP je v mozku narušen krevní oběh. Příčinou je obvykle krevní sraženina (trombus), která zablokuje některou z tepen zásobujících mozek. Tato krevní sraženina se může vytvořit (a často se i vytváří) mimo samotný mozek, např. v krční tepně nebo v srdci, a krevním řečištěm je pak zanesena do mozku, kde zablokuje některou z jeho cév. Krevní sraženina může vzniknout i přímo v mozku. V obou případech je důsledek stejný: nervové buňky nejsou dostatečně zásobovány kyslíkem a živinami, a proto odumírají. V závislosti na tom, která oblast mozku je postižena, se pak vyskytují určité neurologické příznaky, mezi které patří např. jednostranné ochrnutí, poruchy řeči nebo zraku.
Tranzitorní ischemická ataka (TIA) – „malá mrtvice“
O tranzitorní ischemické atace (což by se dalo přeložit jako přechodný ischemický záchvat) hovoříme, pokud jsou neurologické příznaky (např. poruchy smyslového vnímání v pažích a/nebo v nohách, poruchy zraku atd.) pouze dočasné. TIA je vyvolána malou krevní sraženinou, která zablokuje cévu, ale během několika minut (až maximálně 24 hodin) dojde k rozpadu této sraženiny a jejímu rozpuštění v krvi, čímž se krevní průtok obnoví. Pacienti postižení TIA nemají žádné trvalé následky.
Přestože se TIA označuje jako mírná forma CMP, nelze ji podceňovat, a to především proto, že bývá varovným signálem před „pravou“ ischemickou cévní mozkovou příhodou. Riziko „skutečné“ cévní mozkové příhody po TIA je skutečně velmi vysoké: každý desátý pacient s TIA utrpí během tří měsíců po tranzitorní atace cévní mozkovou příhodu s trvalým postižením.
Na počátku neurologické poruchy, když se objeví první příznaky, však není možné posoudit, zda se bude jednat o TIA nebo o „pravou“ cévní mozkovou příhodu. Z tohoto důvodu se musí i k tranzitorní ischemické atace přistupovat jako k závažné „pravé“ CMP. I když příznaky ustoupí, je nutné, aby byla odborně objasněna příčina obtíží. Pokud je TIA jako taková rozpoznána včas, lze předejít následné ischemické cévní mozkové příhodě a zabránit trvalému poškození. Informace o tom, jak se mrtvice a TIA projevují a jaké mají příznaky, najdete v článku Cévní mozková příhoda: jak ji poznat?
Asymptomatická cévní mozková příhoda – „tichá mrtvice“
Šest ze sedmi událostí v mozku zapříčiněných sníženým průtokem krve nevede k akutní paralýze nebo jiným poruchám. Tyto události jsou známé pod jménem „tiché mrtvice“, protože nevykazují typické příznaky cévní mozkové příhody. Tento typ událostí způsobuje obvykle jen malé poškození, protože postihuje jen malou část mozkové tkáně. Navíc k němu dochází obvykle v oblastech, které nejsou primárně odpovědné za určité kontrolní funkce nebo smyslové vjemy, případně v oblastech mozku, jejichž narušení primárně způsobuje nespecifické příznaky, jako jsou krátké závratě nebo letmá ospalost, a nejsou vnímány jako vážná hrozba.
Tiché mrtvice jsou obvykle rozpoznány náhodně při vyšetření mozku pomocí diagnostických zobrazovacích metod, jako je výpočetní tomografie (CT) nebo magnetická rezonance (MRI). Vyšetření, obvykle předepsané z jiných důvodů, ukáže znaky předchozího infarktu nebo krvácení, aniž by si pacient uvědomoval jakékoliv typické příznaky cévní mozkové příhody.
Tiché mrtvice však v žádném případě nelze bagatelizovat. Jednak podporují rozvoj demence a postižení ve stáří, jednak mohou např. zhoršit duševní zdraví, chůzi nebo kontrolu močového měchýře. Navíc mohou být, podobně jako TIA, předzvěstí „pravé“ mrtvice, což je patrné dokonce i u mladších pacientů. Například studie s více než 5 000 pacienty s akutní cévní mozkovou příhodou či TIA ve věku od 18 do 55 let prokázala, že každý pátý z těchto pacientů očividně již dříve utrpěl tichý mozkový infarkt, aniž by o tom věděl.
Včasné odhalení těchto událostí umožňuje rychlejší a komplexnější opatření k prevenci cévní mozkové příhody. Neurologové proto doporučují brát vážně i nejasné příznaky, především pak léčit lidi se zvýšeným rizikem mozkové příhody již v rané fázi a motivovat je, aby se vyhnuli spouštěcím faktorům pro mozkové příhody.
Hemoragická cévní mozková příhoda (hCMP) – „krvácení do mozku“
Čtvrtou formou CMP je hemoragická cévní mozková příhoda (mozkové krvácení, krvácení do mozku). Při této závažné události vstupuje do mozkové tkáně pod vysokým tlakem krev z prasklé cévy, která byla většinou poškozena aterosklerózou. Tento typ cévní mozkové příhody se nejčastěji vyskytuje u lidí s dlouhodobě vysokým krevním tlakem. Příznaky jsou podobné jako u ischemické cévní mozkové příhody, jednoznačně je od sebe odlišit může pouze lékař s využitím speciálních zobrazovacích vyšetření (CT, MRI).
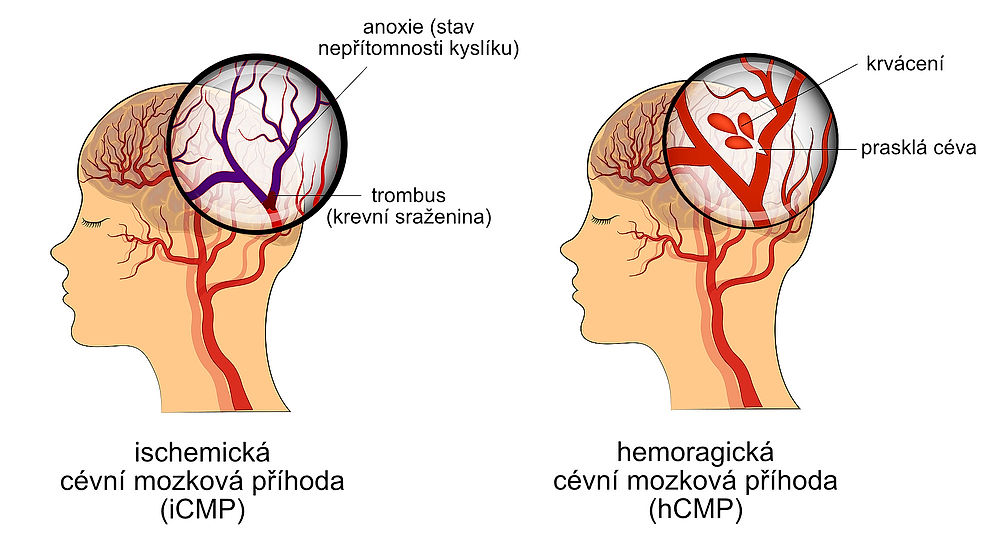
Obrázek 1: Ischemická cévní mozková příhoda (iCMP, vlevo) a hemoragická cévní mozková příhoda (hCMP, vpravo) – schematický nákres. (Zdroj: Depositphotos)
Související odkazy
- Cévní mozková příhoda (CMP) – www stránky vzniklé pod záštitou Cerebrovaskulární sekce České neurologické společnosti ČLS JEP (odkaz vede na web mozkovaprihoda.cz)
- Čas je mozek – projekt zastřešený Cerebrovaskulární sekcí České neurologické společnosti JEP a Českou společností intervenční radiologie ČLS JEP (odkaz vede na web casjemozek.cz)
- i60.cz: Cévní mozková příhoda. (odkaz vede na PDF soubor na webu i60, 1.8 MB)